یک مطالعه جدید داروی سرطان خون موجود را تغییر کاربری داده است و از آن برای از بین بردن سلولهای خفته آلوده به HIV (ایدز) استفاده میکند.
به گزارش تکناک، این سلول های خفته میتوانند باعث فعال شدن مجدد عفونت در صورت قطع درمان سرکوبکننده Antiretroviral شود. این دارو می تواند زندگی افراد مبتلا به HIV را تغییر دهد و نیاز مادام العمر به مصرف دارو را برطرف کند همچنین راه را برای درمان بیماری هموار کند.
درمان Antiretroviral (ART) با کارآیی بالا در سرکوب تکثیر ویروس اچآیوی-۱ در بدن، میزان اچآیوی را در خون به سطحی غیرقابل تشخیص کاهش میدهد. با این حال، هنگامی که ART متوقف می شود، می تواند باعث عفونت نهفته شود که به طور دائم در سلول های CD4+ T در حالت استراحت و برای بازگشت یا فعال کردن مجدد است. این بدین معناست که افراد مبتلا به اچآیوی باید برای باقیماندن عمر خود داروی ART را مصرف کنند، در غیر این صورت خطر ظهور دوباره عفونت وجود دارد.
یافتن راههایی برای هدفگیری و از بین بردن مخزن نهفته اچآیوی یک چالش عمده برای پژوهشگران بوده است. در حال حاضر، یک مطالعه قبل از بالینی توسط پژوهشگران استرالیایی در موسسه WEHI و موسسه پیتر دوهرتی برای عفونت و ایمنی نشان داده است که venetoclax، یک داروی در حال حاضر برای درمان سرطان خون استفاده میشود، میتواند حتی در غیاب ART به تنهایی باعث تأخیر در بازگشت ویروس خوابیده در مدت دو هفته شود.
به گفته فیلیپ آراندلوویچ ، نویسنده اصلی این مطالعه “با حمله به سلولهای خوابیده اچآیوی و تأخیر در بازگشت ویروس، ونتوکلاکس نشان داده است که تراکم درمانهای فعلی بیشتری دارد، و هر پیشرفتی در تأخیر بازگشت این ویروس ما را به جلوگیری از بازگشت بیماری در افراد مبتلا به اچآیوی نزدیکتر میکند. امیدواریم که یافتههای ما یک قدم به سوی این هدف باشند.”
سرطانهای خونی مانند leukemia و lymphoma مقادیر بالایی از پروتئین “B-cell lymphoma-2” (Bcl-2) را تولید میکنند که یک پروتئین “طرفدار بقا” است و جلوی سلولهای سرطانی را از خودنابودی میگیرد. ونتوکلاکس که به عنوان “ونکلکستا” عرضه میشود، یک درمان هدفمند به نام “میمتیک BH3” است که به طور خاص Bcl-2 را مسدود میکند و منجر به مرگ برنامهریزی شده سلولهای سرطانی میشود.
مطالعات دیگر سعی کردهاند بررسی کنند که آیا ونتوکلاکس میتواند سلولهای آلوده به ویروس خوابیده را نابود کند، اما در مطالعه فعلی بار اول است که این دارو به تنهایی استفاده شده است تا اثربخشی آن در برابر عفونت مزمن اچآیوی را آزمایش کند.
پژوهشگران داروی ART را به موشهایی که با HIV-1 آلوده شده بودند تجویز کردند که باعث کاهش عفونت شد. برای بررسی اهمیت Bcl-2 در ماندگاری HIV-1 در حضور ART، موشها هر روز کاری به مدت سه هفته ونتوکلاکس دریافت کردند که معادل دوزی است که به یک بزرگسال معمولی داده میشود. در پایان درمان، ART قطع شد و پژوهشگران میزان بار ویروسی موشها را ارزیابی کردند.
بعد از رژیم سه هفتهای، هر دو گروه موشهای کنترل و موشهای درمان شده با ونتوکلاکس در عرض دو هفته پس از قطع ART بازگشت داشتند. به طور کلی، تفاوتی در زمان بازگشت بین گروههای درمان و کنترل وجود نداشت.
سپس پژوهشگران تأثیر اعطای ونتوکلاکس به موشهای مبتلا به اچآیوی و درمان شده با ART به مدت شش هفته را آزمایش کردند. در گروه کنترل، ویروس در عرض یک هفته پس از قطع ART بازگشت داشت، اما در 62.5٪ موشهایی که به مدت شش هفته ونتوکلاکس دریافت کرده بودند، ویروس تا دو هفته پس از قطع ART بازگشت نداشت. در 25٪ موشها، ویروس تا سه هفته پس از قطع ART بازگشت نداشت.
زیرا یافتههای آنها نشان داد که همه سلولهای آلوده به اچآیوی حساس به مهار Bcl-2 در طول شش هفته درمان نیستند، پژوهشگران ونتوکلاکس را با یک میمتیک BH3 دیگر، مهار کننده Mcl-1 به نام S63845 ترکیب کردند. Mcl-1 یک پروتئین طرفدار بقای دیگر است و یک مقام مهم در تنظیم توسعه و بقای سلولهای تی است.
آنها متوجه شدند که درمان تنها با S63845 به مدت سه هفته تأخیر قابل توجهی در بازگشت ویروس ایجاد نمیکند. اما با استفاده از ترکیب درمانی ونتوکلاکس و S63845 به مدت سه هفته، پژوهشگران متوجه شدند که در 50٪ موشها، بازگشت ویروس دو هفته پس از قطع ART رخ داد و در 50٪ دیگر، زمان بازگشت چهار هفته بود. در حال حاضر، S63845 در حال انجام آزمایشات بالینی مرحله I برای سرطانهای خونی است و هنوز در بازار عرضه نشده است.
Arandjelovic گفت: “مدتهاست که متوجه شدهایم یک دارو ممکن است برای کاملاً از بین بردن اچآیوی کافی نباشد، این یافته نظریه را تأیید کرده و در عین حال قدرت بالقوه ونتوکلاکس به عنوان یک ابزار قدرتمند در مبارزه با اچآیوی را مشخص کرده است.”
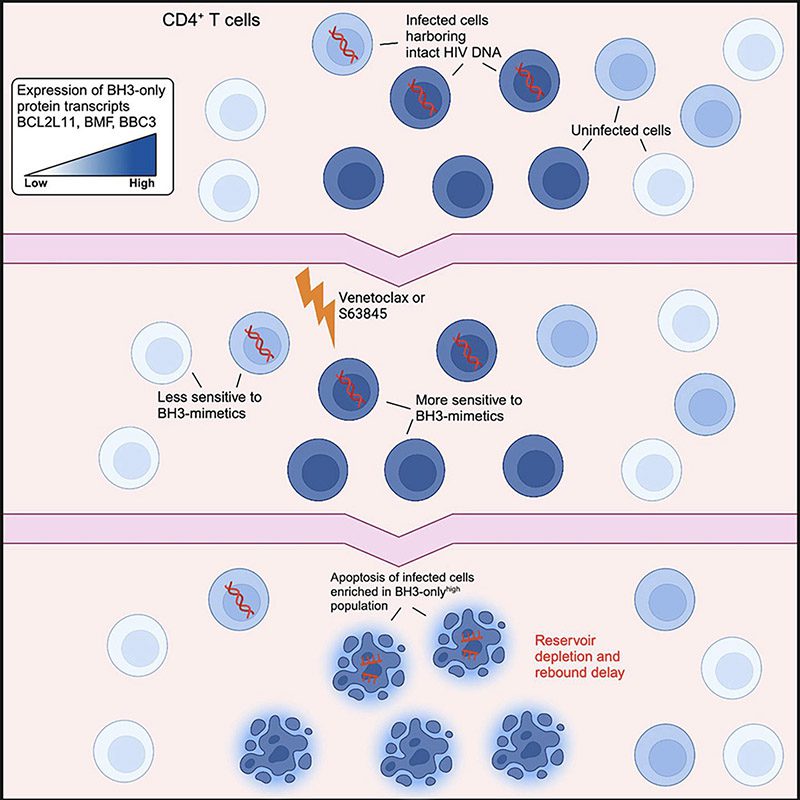
با استفاده از سلولهای CD4+ T که توسط افراد مبتلا به اچآیوی اهدا شده بودند و همچنین دریافت ART، پژوهشگران همچنین متوجه شدند که ونتوکلاکس به طور قابل توجهی میزان DNA اچآیوی را کاهش میدهد که در سلولهای سفید خون یافت میشود.
یوری کیم، همکار نویسنده اصلی این مطالعه گفت: “این نشان میدهد که ونتوکلاکس به طور انتخابی سلولهای آلوده ای که برای زنده ماندن به پروتئینهای کلیدی وابسته هستند را می کشند. ونتوکلاکس قابلیت مقابله با یکی از پروتئینهای کلیدی برای زنده ماندن را دارد.”
انتشار یافتههای این مطالعه نیز نظراتی از سایر اعضای جامعه پزشکی را به همراه داشته است.
به گفته آنتونی کله هر، مدیر موسسه کیربی و ایمونولوژیست بالینی در بیمارستان سنت وینسنت، سیدنی:”این نتایج نشان میدهد که این ترکیب داروها میتواند در کمک به یافتن مسیری برای درمان یا تأخیر اچآیوی مورد بررسی قرار گیرد، اگرچه موشهای انسانیشده مدل معمولی برای مطالعه درمانهای اچآیوی هستند، اما نتایج قابل انتقال به انسانهای مبتلا به اچآیوی، به لحاظ اثربخشی یا عوارض جانبی و سمیتها، که فقط میتواند از طریق ارزیابی سیستماتیک از طریق آزمایشات بالینی انسانی با طراحی مناسب تعیین شود، نمیباشد.”
کارآزمایی بالینی فاز I/IIb با استفاده از ونتوکلاکس برای درمان HIV قرار است در پایان سال جاری در دانمارک آغاز شود و برنامههایی برای گسترش این مطالعه به ملبورن در سال 2024 انجام شود.
به گفته ماکر پلگرینی، یکی از نویسندگان اصلی این مطالعه “این آزمایش ایمنی و قابل تحمل ونتوکلاکس در افراد مبتلا به اچآیوی که درمان ضدویروسی آنها در حالت سرکوب است را ارزیابی خواهد کرد”.
محققان در مورد پتانسیل درمانی این درمان خوش بین هستند.
شورون لوین، همکار نویسنده این مطالعه گفت: “بسیار هیجانانگیز است که میبینیم ونتوکلاکس، که قبلاً به هزاران بیمار سرطان خون کمک کرده است، اکنون به عنوان درمانی که می تواند به تغییر زندگی افراد مبتلا به HIV و پایان دادن نیاز به داروی مادام العمر کمک کند، تغییر کاربری داده شده است.”