فهرست مطالب
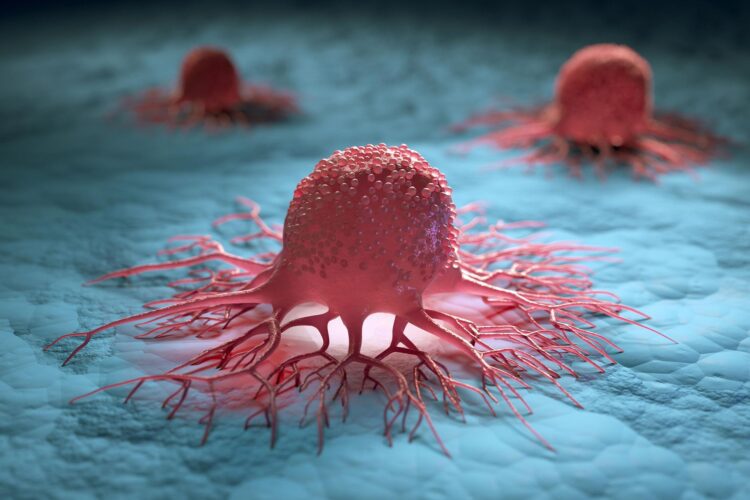
محققان با شناسایی پنج عامل کلیدی اکنون میتوانند موفقیت درمانهای ایمونوتراپی سرطان (ایمنیدرمانی) را پیشبینی کنند.
به گزارش تکناک، این عوامل شامل ویژگیهای تومور، وضعیت سیستم ایمنی بیمار، جهشهای ژنتیکی، ترکیب میکروبیوم و پاسخهای درمانی قبلی هستند. درک این جنبهها میتواند به بهینهسازی درمانهای ایمونوتراپی سرطان کمک کند و بهبود نتایج را به دنبال داشته باشد.
ایمونوتراپی با استفاده از سیستم ایمنی بدن برای هدف قرار دادن سلولهای تومور، درمان سرطان را متحول کرده است. با وجود این، فقط ۲۰ تا ۴۰ درصد از بیماران پاسخ مثبت نشان میدهند و این نرخها بسته به نوع سرطان متفاوت میباشد. شناسایی بیمارانی که از ایمونوتراپی بهرهمند خواهند شد، یکی از اهداف اصلی تحقیقات در این زمینه است.
مطالعات بسیاری ویژگیهای منحصربهفرد تومورها، محیط اطراف آنها و سیستم ایمنی بیمار را بررسی کردهاند. اما با وجود این پیشرفتها، هنوز مشخص نیست که کدام نشانگرهای زیستی پیشنهادی عوامل اساسی را منعکس میکنند، یا چند عامل مستقل بر موفقیت این درمان تأثیر میگذارند.
محققان در مؤسسه تحقیقاتی IRB بارسلونا پنج عامل کلیدی و مستقل را شناسایی کردهاند که پاسخ و بقای بیماران پس از دریافت مهارکنندههای ایست بازرسی (CPIs) را تعیین میکنند، که نوعی ایمونوتراپی است و به طور گسترده در درمان سرطان استفاده میشود.
این یافتهها که در مجله Nature Genetics منتشر شدهاند، چارچوب مرجعی برای نشانگرهای زیستی فعلی و آینده پاسخ به ایمونوتراپی سرطان فراهم میآورند.
همچنین در آینده میتوانند راهی برای پیشرفت قابل توجه در شخصیسازی درمانهای سرطان فراهم کنند و به شناسایی دقیقتر بیمارانی که احتمال دارد از ایمونوتراپی بهرهمند خواهند شد، کمک نمایند.
نتایج نشان میدهد که بیماران با انواع خاصی از تومورها که در حال حاضر به عنوان کاندیدای ایمونوتراپی در نظر گرفته نمیشوند (مانند افرادی که دارای کارسینومای کبد یا کلیه هستند)، ممکن است از این نوع درمان بهرهمند شوند.
تیمی به رهبری دکتر نوریه لوپز-بیگاس و دکتر آبل گونزالس-پرز از آزمایشگاه ژنومیک زیستپزشکی در IRB بارسلونا، با همکاری محققانی از چندین مرکز بینالمللی، این مسئله را از طریق تحلیل جامع دادههای ژنومی، ترنسکریپتومی و بالینی از ۴۷۹ بیمار با تومورهای متاستاتیک مورد بررسی قرار دادند، که درمان CPI دریافت کرده بودند.
این دادهها از یک پایگاه داده عمومی که توسط بنیاد پزشکی هارتویگ هلند ایجاد شده است، به دست آمدند.
دکتر لوپز-بیگاس، محقق ICREA در IRB بارسلونا توضیح داد: «ما از یک روش بیطرفانه برای تحلیل هزاران ویژگی مولکولی و بالینی استفاده کردیم و پنج عامل مستقل را که بر پاسخ به ایمونوتراپی و بقای بیمار تأثیر میگذارند را مورد شناسایی قرار دادیم.»
01
از 03پنج عامل، پنج کلید برای ایمونوتراپی سرطان
پنج عاملی که شناسایی شدهاند، شامل بار جهشی تومور، نفوذ مؤثر سلولهای T، فعالیت فاکتور رشد تبدیلکننده بتا (TGF-β) در محیط میکرو تومور، درمانهای قبلی دریافت شده توسط بیمار و پتانسیل تکثیری تومور است.
این عوامل در انواع مختلف سرطان با پاسخ به CPIs مرتبط هستند و توسط محققان در شش گروه مستقل، در مجموع ۱۴۹۱ بیمار، تأیید شدهاند. در زیر کاری که هر کدام از عوامل انجام میدهند توضیح داده شده است.
- بار جهشی تومور (TMB): تومورهایی با تعداد زیادی جهش تمایل دارند نئوآنتیژنهای بیشتری تولید کنند، که این موضوع باعث میشود سیستم ایمنی بدن راحتتر آنها را شناسایی و به آنها حمله کند. TMB یکی از پرمطالعهترین نشانگرهای زیستی برای پیشبینی پاسخ به CPIs بوده است.
- نفوذ مؤثر سلولهای T: حضور سلولهای T سیتوتوکسیک در تومور برای اثربخشی CPIs ضروری میباشد. این مطالعه تأیید کرده که نفوذ بیشتر این سلولها به طور مستقیم با پاسخ بهتر به درمان مرتبط است.
- فعالیت TGF-β در محیط میکرو تومور: این عامل بر رفتار برخی سلولها در محیط میکرو تومور تأثیر میگذارد. فعالیت بالای TGF-β میتواند پاسخ ایمنی را سرکوب کند، که این موضوع در تمایل بیماران به بقای کمتر پس از درمان ایمونوتراپی منعکس میشود.
- درمانهای قبلی: بیمارانی که تحت درمانهای قبلی بودهاند، تمایل به نشان دادن پاسخ ضعیفتر به ایمونوتراپی دارند.
- پتانسیل تکثیری تومور: بیمارانی که تومورهای آنها دارای شاخص تکثیری بالایی هستند، که تمایل به تهاجمیتر بودن دارند، به طور کلی پس از درمان بقای کمتری نشان میدهند.
02
از 03به سوی درمان شخصیسازی شده سرطان
دکتر گونزالس-پرز هم در این باره گفت: «این پنج عامل چارچوبی برای سازماندهی دانش گسترده کنونی درباره نشانگرهای زیستی پاسخ به ایمونوتراپی فراهم میکنند. تاکنون، بسیاری از مطالعات بر شناسایی و گزارش نشانگرهای زیستی فردی تمرکز کردهاند، اما نتایج ما نشان میدهد که بسیاری از این نشانگرها ممکن است نسخههای مختلفی از همان عوامل زیرین باشند.»
علاوه بر این، محققان نشان دادهاند که یک مدل چند متغیره که این پنج عامل را ترکیب میکند، امکان طبقهبندی دقیقتر بیماران را نسبت به استفاده از بار جهشی تومور به تنهایی (که اغلب در عمل بالینی انجام میشود) فراهم کرده است و احتمال پاسخ بیماران به ایمونوتراپی را پیشبینی میکند.
این پیشرفت میتواند در آینده تأثیرات بالینی قابل توجهی داشته باشد، چرا که میتواند از تجربه عوارض جانبی CPIs که امکان دارد باعث بیماریهای خودایمنی شود، برای بیمارانی که احتمال پاسخدهی کمی دارند، جلوگیری کند. همچنین میتواند به کاهش هزینههای درمان کمک نماید.
03
از 03تأیید در گروههای بینالمللی
یکی از نکات برجسته این مطالعه، تأیید این پنج عامل در شش گروه مستقل از بیماران با سرطانهایی مانند: ریه، روده بزرگ و ملانوما است.
دکتر جوزف اوسِت، یکی از محققان این مطالعه اعلام کرد: «ما تأیید کردهایم که این عوامل در انواع مختلف سرطان و جمعیتهای مختلف بیماران مرتبط هستند و بنابراین ارزش بالینی آنها را تقویت میکنند. با ادامه تحقیقات، ممکن است عوامل نهفته جدیدی در انواع دیگر سرطان یا گروههای بزرگتر کشف شوند.»
این تیم امیدوار است در آینده حجم بیشتری از دادههای بیماران را برای ایجاد مدلهای دقیقتر در اختیار داشته باشد. دقت این مدلها برای کاربرد بالینی بالقوه آینده باید از طریق آزمایشها بالینی آیندهنگر تأیید شود.
هر چند این پیشرفت با چالش بزرگی مواجه است، که دشواری دسترسی به دادههایی به جامعیت و جزئیات دادههای استفاده شده در این مطالعه میباشد.
دکتر لوپز-بیگاس بیان کرد: «این مطالعه گامی مهم در درک چگونگی تأثیر ویژگیهای مختلف تومور بر پاسخ به درمان است. در آینده، امیدوار هستیم که این پنج عامل در عمل بالینی ادغام شوند تا تصمیمات درمانی را هدایت کنند.»