فهرست مطالب
محققان کلینیک مایو با الگوبرداری از ترفند سلولهای سرطانی برای فرار از سیستم ایمنی، توانستند راهکاری برای درمان دیابت نوع ۱ پیدا کنند.
به گزارش تکناک، دانشمندان در سالهای اخیر، راههای گوناگون فرار سلولهای سرطانی از سیستم ایمنی بدن را بررسی کردهاند. یکی از این راهکارها، پوششدهی سطح سلولها با قندهای خاص است، که باعث میشود سیستم ایمنی، آنها را بیخطر تشخیص دهد.
اکنون محققان از این ترفند فریبدهنده استفاده کردهاند تا سلولهای بتای تولیدکننده انسولین را در برابر حملات خودایمنی در دیابت نوع ۱ محافظت کنند.
01
از 06نقش کلیدی آنزیمی به نام ST8Sia6
پروفسور ویرجینیا شاپیرو، پژوهشگر مسئول این مطالعه توضیح داد: «یافتههای ما نشان میدهد که میتوان سلولهای بتایی طراحی کرد که پاسخ ایمنی را تحریک نکنند.»
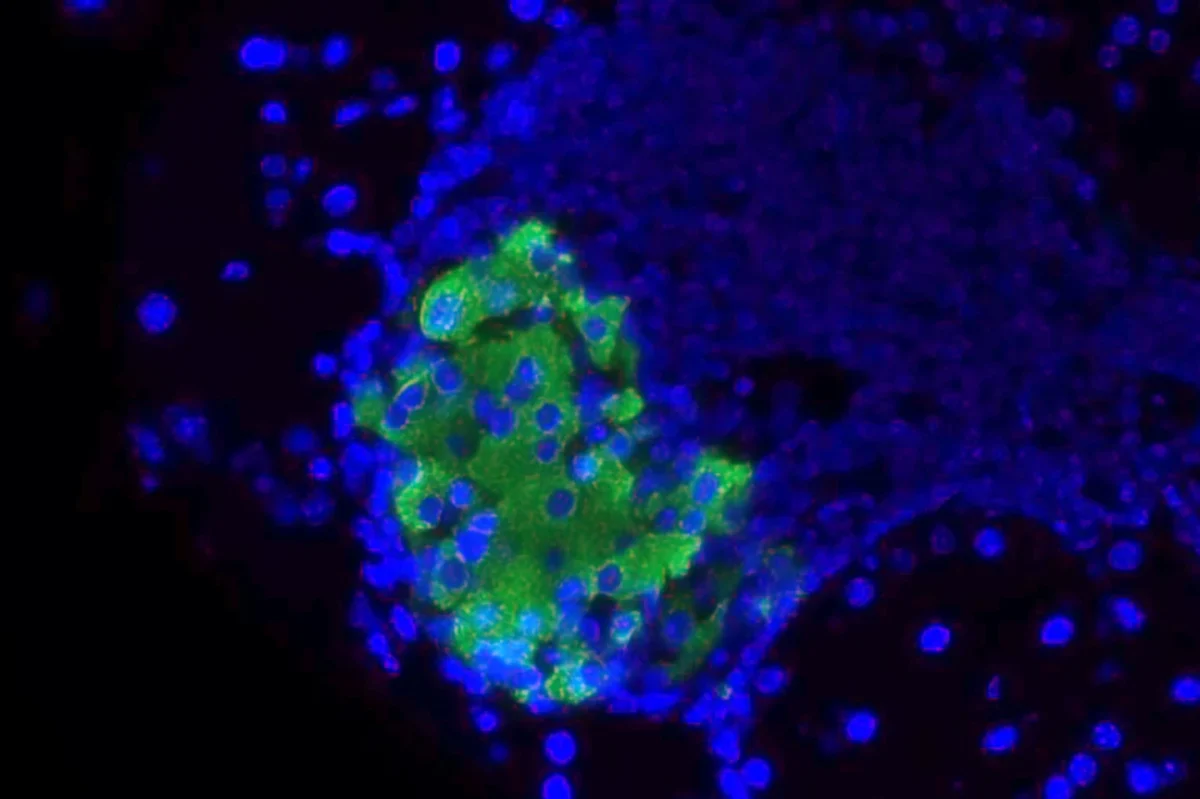
در مرکز این نوآوری، آنزیمی به نام ST8Sia6 قرار دارد، که وظیفه آن اتصال قندهایی موسوم به اسید سیالیک به سطح سلولها است. این قندها مانند برچسبهایی عمل میکنند که پیام «به من حمله نکن» را به سلولهای ایمنی ارسال میکنند.
این پیام از طریق گیرندههایی موسوم به Siglec در سلولهای ایمنی دریافت و باعث میشود که این سلولها از حمله صرفنظر کنند.
02
از 06مهار سیستم ایمنی، بدون سرکوب کامل
سیستم ایمنی بدن در بیماری دیابت نوع ۱ (T1D)، به اشتباه تصور میکند که سلولهای بتای پانکراس خطرناک هستند و آنها را از بین میبرد. این حمله باعث از بین رفتن انسولینسازی و در نهایت اختلال در کنترل قند خون میشود.
اما محققان کلینیک مایو با استفاده از موشهای مبتلا به دیابت، سلولهای بتای آنها را به گونهای اصلاح ژنتیکی کردند که آنزیم ST8Sia6 را تولید کنند. به کمک آنتیبیوتیک داکسیسیکلین میشد این فعالیت ژنی را فعال یا غیرفعال کرد.
نتایج چشمگیر بود و فقط ۶ درصد از موشهای مادهای که اصلاح ژنتیکی شده بودند، به دیابت مبتلا شدند؛ در حالی که در موشهای بدون اصلاح ژنتیکی، این رقم به ۶۰ درصد رسید، که نشاندهنده کاهش ۹۰ درصدی در بروز بیماری است.
03
از 06ایمنی موضعی بدون اختلال در عملکرد عمومی ایمنی
نکته جالب این بود که با وجود باقی ماندن سطح طبیعی پادتنهای خودایمن و سلولهای T فعال، التهاب در ناحیه جزایر پانکراس موشهای اصلاحشده مشاهده نشد. در واقع، سیستم ایمنی فقط در محل سلولهای بتا محافظت ایجاد کرده بود و در سایر اندامها همچنان نشانههای خودایمنی دیده میشد.
اگرچه سلولهای بتا محافظت شدند، اما عملکرد عمومی سیستم ایمنی دستنخورده باقی ماند.

04
از 06چرا این یافتهها مهم هستند؟
- مهار خودایمنی به شکل موضعی و بدون نیاز به سرکوب سیستم ایمنی کل بدن
- کاهش میزان سیتوکین التهابی IL-12p35
- افزایش سلولهای T تنظیمگر (Tregs) که ضدالتهاب هستند
- ایجاد تحمل ایمنی پایدار حتی پس از غیرفعالسازی آنزیم ST8Sia6
05
از 06محدودیتهای تحقیق برای درمان دیابت نوع ۱
- موشهای آزمایشگاهی دیابتی قطعا با انسانهایی که دیابت نوع ۱ دارند، متفاوت هستند.
- نتایج در موشها لزوماً در انسان تکرار نمیشوند.
- حفاظت ایمنی فقط محدود به پانکراس است و خودایمنی عمومی همچنان وجود دارد.
- ارزیابی کامل عوارض بلندمدت سرکوب ایمنی هنوز انجام نشده است.
06
از 06چشمانداز آینده درمان دیابت نوع ۱
با وجود این محدودیتها، پژوهش جدید افق تازهای برای درمان یا حتی پیشگیری از دیابت نوع ۱ گشوده است، بهویژه در زمینه پیوند سلولهای بتا که تاکنون به دلیل حمله سیستم ایمنی با چالش مواجه بودهاند.