بر اساس مطالعه جدیدی که توسط محققان دپارتمان جراحی دانشگاه کلمبیا با همکاری مرکز قلب کودکان فیلادلفیا انجام شد، سروتونین می تواند بر دریچه میترال قلب تأثیر بگذارد و به طور بالقوه یک بیماری قلبی معروف به” نارسایی دژنراتیو میترال” را تسریع کند.
به گزارش تکناک، نتایج این مطالعه چند مرکزی که با کمک مالی موسسه ملی قلب، ریه و خون و با همکاری دکتر جیووانی فراری از کلمبیا و دکتر رابرت جی لوی از CHOP حمایت شده بود، اوایل این ماه در مجله Science منتشر شد.
نارسایی دژنراتیو میترال
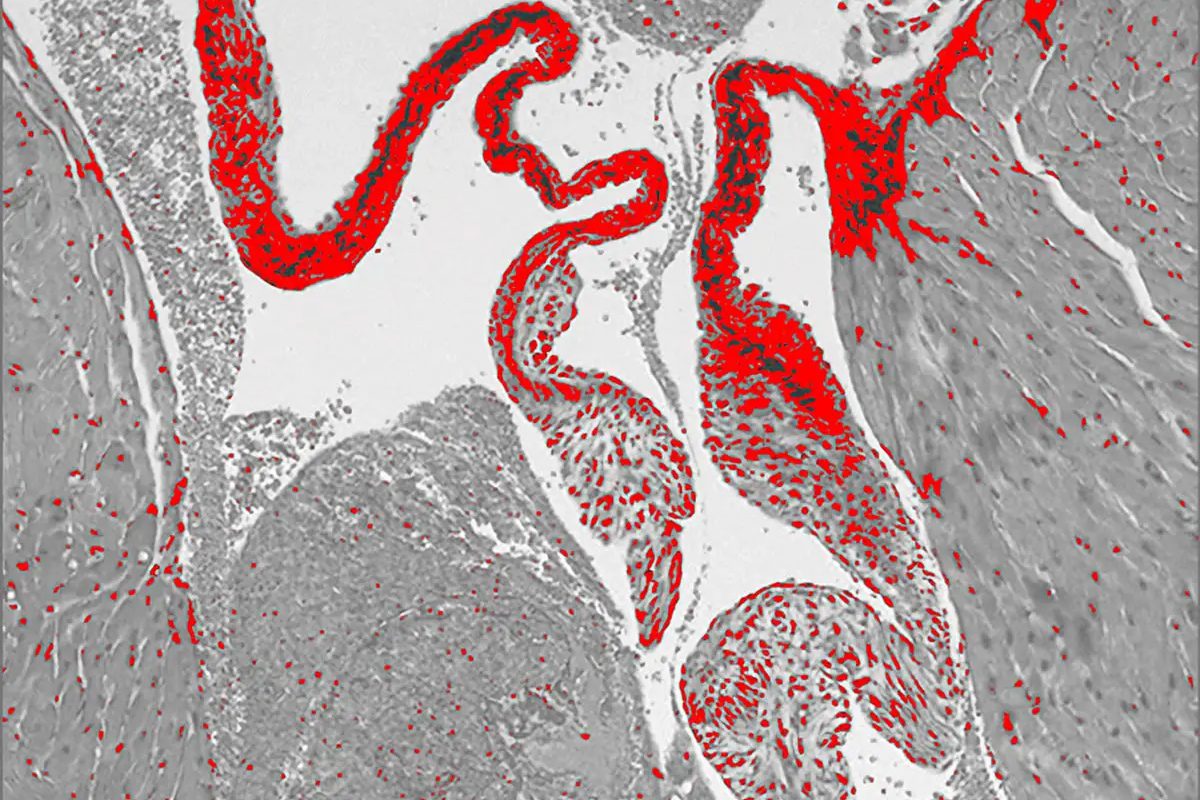
نارسایی دژنراتیو میترال (DMR) یکی از شایع ترین بیماری های دریچه قلب است. دریچه میترال بین دهلیز چپ و بطن چپ قلب قرار دارد. هنگامی که قلب منقبض می شود،این دریچه محکم بسته می شود تا از نشت خون به دهلیز چپ جلوگیری کند.
در عارضه DMR، شکل دریچه میترال مخدوش می شود و از بسته شدن کامل این دریچه جلوگیری می کند. این امر باعث میشود خون به سمت ریهها نشت کند (بازگشت)، و مقدار خون غنی از اکسیژن در قلب حرکت میکند به بقیه بدن محدود شود.
در نتیجه، DMR می تواند علائمی مانند خستگی و تنگی نفس را ایجاد کند. به دلیل کاهش کارایی در گردش خون، قلب باید سختتر کار کند که این مسئله به مرور زمان باعث آسیب دائمی به این اندام میشود. این عارضه می تواند منجر به بروز مشکلات قلبی جدی و خطرناک، از جمله فیبریلاسیون دهلیزی و نارسایی قلبی شود.
در حال حاضر هیچ درمانی برای دژنراسیون دریچه میترال وجود ندارد. فراری، مدیر علمی برنامه تحقیقات قلب و عروق در کلمبیا می گوید: برخی داروها می توانند علائم را کاهش دهند و از عوارض جلوگیری کنند، اما این داروها نارسایی دریچه میترال را درمان نمی کنند. اگر انحطاط دریچه میترال شدید شود، باید برای ترمیم یا تعویض دریچه میترال،جراحی انجام شود.
نقش سروتونین
هورمون سروتونین در طیف وسیعی از عملکردهای بدن از جمله وضعیت عاطفی، هضم غذا، خواب،بهبود حافظه و لخته شدن خون نقش دارد. نقش سروتونین به عنوان یک انتقال دهنده عصبی به مغز کمک می کند خلق و خو را تنظیم کند. میزان پایین سروتونین با اضطراب و افسردگی مرتبط است.
سروتونین به گیرنده های خاصی روی سطح سلول متصل می شود و سیگنالی را به سلول می فرستد تا مطابق آن عمل کند. پروتئینی که به عنوان ناقل سروتونین (SERT یا 5-HTT) شناخته می شود، سروتونین را به داخل سلول منتقل می کند تا دوباره جذب و بازیافت شود که این فرآیند به عنوان بازجذب سروتونین شناخته می شود.
داروهایی به نام مهارکنندههای انتخابی بازجذب سروتونین (SSRIs) ، برای کاهش بازجذب سروتونین به SERT متصل میشوند و به سروتونین اجازه میدهند برای دورههای طولانیتری در دسترس باقی بماند. این افزایش در دسترس بودن سروتونین می تواند به بهبود علائم اختلالات خلقی کمک کند. SSRI ها برخی از رایج ترین انواع داروهای ضد افسردگی هستند که شامل داروهای شناخته شده ای مانند فلوکستین (پروزاک) و سرترالین (زولوفت) می شود.
طراحی مطالعه
این مطالعه داده های بالینی بیش از 9000 بیمار را که تحت عمل جراحی ترمیم یا تعویض دریچه برای بیماری DMR قرار گرفته بودند، بررسی کرد وبا 100 مورد نمونه برداری از دریچه میترال، ارزیابی خود را آغاز کرد. فراری میگوید: با مطالعه دادههای این بیماران، متوجه شدیم که مصرف SSRI با نارسایی شدید میترال همراه است که همین موضوع نیاز به جراحی در سنین پایینتر را در بیمارانی که SSRI مصرف نمیکنند،ایجاد می کند.
محققان با استفاده از موشهای تراریخته (جاندارانی که با تکنولوژی مهندسی ژنتیک، ژنهای حیوانات دیگر را در ساختار ژنتیکی خود دارد) فاقد ژن SERT و موشهای معمولی، مطالعه را آغاز کردند. آنها کشف کردند که موشهای بدون ژن SERT دریچههای میترال ضخیمتری دارند و موشهای معمولی که با دوزهای بالای SSRI درمان شدهاند نیز دریچههای میترال ضخیمتری دارند.
با استفاده از تجزیه و تحلیل ژنتیکی، محققان انواع ژن ها را در ناحیه SERT 5-HTTLPR شناسایی کردند که بر فعالیت SERT تأثیر می گذارد. آنها متوجه شدند که نوع “طولانی” 5-HTTLPR باعث می شود SERT در سلول های دریچه میترال کمتر فعال شود، به خصوص زمانی که دو نسخه (یکی مادری و دیگری پدری) از آن وجود دارد. بیماران DMR با نوع “طولانی”، بیشتر از آنهایی که انواع دیگر را دارند به جراحی دریچه میترال نیاز داشتند.
سلول های دریچه میترال از بیماران DMR با نوع “طولانی” بیشتر مستعد واکنش به سروتونین با تولید کلاژن بیشتر و تغییر شکل دریچه میترال بودند. علاوه بر این، سلول های دریچه میترال با نوع “طولانی” 5-HTTLPR نسبت به سایر انواع دیگر به فلوکستین حساس تر بودند.
پیامدهایی برای بیماران مبتلا به بیماری های دریچه میترال
این مطالعه نشان می دهد که برای بیماران DMR با نوع “طولانی طولانی”، مصرف SSRI ها فعالیت SERT در دریچه میترال را کاهش می دهد. محققان می گویند که بیماران مبتلا به DMR را برای فعالیت کم SERT آنها برای 5-HTTLPR آزمایش کنند، که میتواند به راحتی از نمونه DNA بهدستآمده از خون یا نمونه بزاق مشخص شود. فراری می گوید: ارزیابی بیماران مبتلا به DMR برای فعالیت کم SERT ممکن است به شناسایی بیمارانی که ممکن است زودتر به جراحی دریچه میترال نیاز داشته باشند کمک کند. ترمیم سریع دریچه میترال از قلب محافظت می کند و می تواند از نارسایی قلب نیز جلوگیری کند.
محققان اثر منفی با دوزهای طبیعی SSRI یا نوع “طولانی” در سلول های دریچه میترال انسان سالم را پیدا نکردند. فراری می گوید: یک دریچه میترال سالم احتمالاً می تواند فعالیت کم SERT را بدون تغییر شکل تحمل کند. بعید است که میزان SERT پایین بتواند به خودی خود باعث دژنراسیون دریچه میترال شود. SSRI ها عموماً برای اکثر بیماران بی خطر هستند. هنگامی که دریچه میترال شروع به انحطاط کرد، ممکن است بیشتر مستعد ابتلا به سروتونین و SERT پایین باشد.
تحقیقات بیشتر ممکن است به تعیین اینکه آیا بیماران DMR که به خوبی به SSRI ها پاسخ می دهند باید به طور منظم برای ارزیابی پیشرفت دژنراسیون میترال ویزیت شوند و همچنین اینکه آیا بیماران DMR که به خوبی به SSRI ها پاسخ نمی دهند باید به جای افزایش دوز داروی ضدافسردگی به چیزی غیر از SSRI روی آورند، کمک کند.